📝HISTORIA EN BREVE
- Los pólipos de colon no suelen presentar síntomas, pero a veces causan cambios en los hábitos intestinales, sangrado rectal o malestar abdominal
- La edad y la genética influyen, pero las opciones de estilo de vida, como una alimentación rica en carnes y alimentos procesados, también contribuyen al desarrollo de pólipos
- La inflamación crónica del colon, que genera afecciones como la enfermedad de Crohn y la colitis ulcerosa, aumenta el riesgo de desarrollar pólipos de colon y cáncer colorrectal
- Es fundamental tener un microbioma intestinal equilibrado para la salud del colon. Priorice los alimentos enteros y los carbohidratos saludables, y evite los alimentos procesados y los aceites de semillas
- La colonoscopia se considera la mejor manera para la detección, pero tiene sus riesgos. Consulte todas las opciones de detección con su médico para tomar una decisión informada
🩺Por el Dr. Mercola
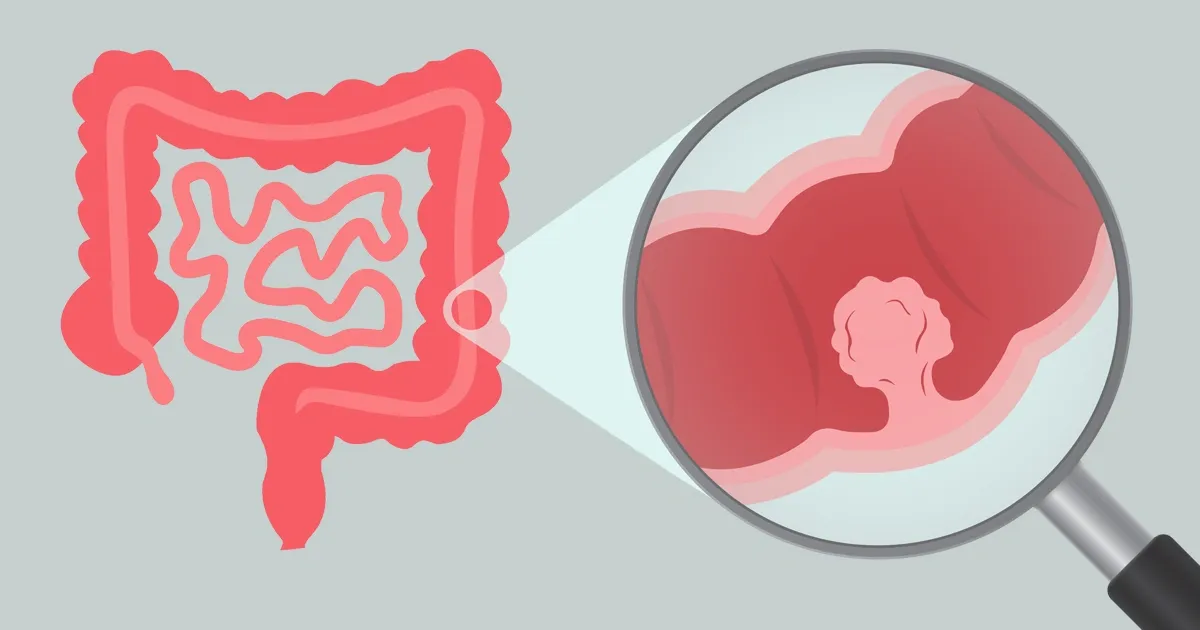
Durante su chequeo de rutina, escuchar al médico decir “pólipos” puede ser alarmante, pero es importante que comprenda qué son los pólipos de colon y cómo prevenirlos para lograr una salud óptima. Los pólipos de colon son crecimientos anormales que se desarrollan en el revestimiento interno del colon, el cual es parte del intestino grueso.
Piense en su colon como una manguera de jardín; los pólipos son como protuberancias pequeñas que se forman en el interior. Aunque muchos pólipos son inofensivos, algunos se vuelven cancerosos con el tiempo, por lo que es importante detectarlos a tiempo, conocer los síntomas y prevenirlos.
Los síntomas de los pólipos de colon
Uno de los aspectos más complicados de los pólipos de colon es que a menudo no causan ningún síntoma visible. Como los síntomas no suelen presentarse, es fácil ignorar cualquier cambio sutil en el cuerpo. Sin embargo, el primer paso para proteger su salud es poner atención a las señales de advertencia, incluso si parecen menores.
Aunque la mayoría de los pólipos permanecen inactivos, algunos cambian los hábitos intestinales. Esto incluye el estreñimiento persistente, en el que se le dificulta evacuar las heces, o lo opuesto, diarrea, en la que presenta heces blandas y frecuentes.
Por ejemplo, si por lo general presenta evacuaciones intestinales regulares y de repente se encuentra estreñido o con diarrea durante más de un par de días, es recomendable prestar atención. Estos cambios ocurren porque los pólipos más grandes bloquean de forma parcial el colon, lo cual interfiere con el paso normal de los desechos. Si nota cambios persistentes en sus hábitos intestinales, es importante que consulte a un médico para determinar la causa.
Otro indicador es el sangrado rectal o sangre en las heces. Aunque la sangre en las heces también se asocia con otras afecciones, es importante tratarla con seriedad. Por lo general, la sangre en las heces es de color rojo brillante u oscura y alquitranada, según el lugar donde se produzca el sangrado. Incluso si no presenta otro síntoma, algunos pólipos sangran de manera intermitente.
Algunas personas con pólipos en el colon también padecen malestar abdominal, calambres o inflamación.1 Esto se presenta como un dolor persistente, dolores agudos o una sensación de llenura en el abdomen. Imagínese un doblez en una manguera de jardín que hace que se acumule presión detrás de él.
Del mismo modo, los pólipos grandes bloquean de forma parcial el colon, lo que acumula gas y presión, produciendo malestar. Es importante recordar que estos síntomas no son exclusivos de los pólipos de colon, ya que también los causan otros problemas digestivos.
Los factores de riesgo comunes de los pólipos de colon
Comprender los factores que contribuyen al desarrollo de pólipos de colon es importante para prevenirlos. Aunque algunos factores de riesgo están fuera de sus manos, como la edad y la genética, hay otros que sí puede controlar, como las elecciones de estilo de vida. La edad es un factor importante en el desarrollo de pólipos de colon. Los estudios sugieren que la prevalencia de adenomas, que es un tipo común de pólipo, aumenta con la edad, desde un 20 % en las personas de 45 años hasta más del 50 % en las que tienen alrededor de 85 años.2
La genética también influye. La poliposis adenomatosa familiar (PAF) es una enfermedad hereditaria que se produce por una mutación en el gen APC. Las personas con FAP desarrollan numerosos pólipos en el colon y tienen un riesgo mayor de desarrollar cáncer colorrectal, a menudo antes de los 40 años. Esto destaca el vínculo estrecho entre la genética y el desarrollo de pólipos. Si tiene antecedentes familiares de cáncer de colon o pólipos, sobre todo si se diagnosticaron a una edad temprana, es importante consultarlo con su médico.
Varios factores del estilo de vida también contribuyen al riesgo de desarrollar pólipos de colon, ya que las mutaciones se acumulan en el colon debido a factores ambientales, incluyendo la alimentación, la falta de ejercicio y la exposición a sustancias, como la contaminación, el tabaco y el alcohol. Una alimentación abundante en carnes procesadas, por ejemplo, contribuye al desarrollo de pólipos, en parte debido a la generación de aminas heterocíclicas durante la cocción.3
La enfermedad intestinal inflamatoria (EII), que incluye la enfermedad de Crohn y la colitis ulcerosa, también aumenta el riesgo de padecer cáncer de colon. La inflamación crónica del colon, que es una característica de la EII, promueve la formación de pólipos.4
La importancia de la salud intestinal
Los billones de microorganismos que residen en su intestino, también conocido como el microbioma (microbiota) intestinal, son fundamentales para la salud general, incluyendo su salud digestiva. Las investigaciones sugieren cada vez más que existe una relación estrecha entre el equilibrio de estos microorganismos y el desarrollo de pólipos de colon y cáncer colorrectal (CCR). Una revisión publicada en el International Journal of Molecular Sciences destacó cómo las alteraciones de este equilibrio, que se denominan disbiosis, contribuyen a estas afecciones.5
El estudio enfatizó que una alimentación saludable y rica en fibra es esencial para mantener la microbiota intestinal saludable. Se recomienda consumir fibra con regularidad para mantener la integridad de la capa mucosa protectora del intestino y la función de barrera. Cuando no se consume suficiente fibra, aumentan las bacterias que degradan la mucina y disminuye la producción de ácidos grasos de cadena corta (AGCC) beneficiosos. Los AGCC tienen propiedades antiinflamatorias que protegen el colon.
Sin embargo, evite la fibra si su microbioma intestinal no está en óptimas condiciones, ya que consumirla en exceso aumenta los niveles de endotoxinas. Si la salud de su intestino está muy comprometida, debe enfocarse en carbohidratos que sean fáciles de digerir, como el agua con dextrosa, durante una o dos semanas. Bébala poco a poco durante el día para curar su intestino de forma gradual.
Después, consuma arroz blanco y frutas enteras para nutrir las bacterias beneficiosas antes de incorporar vegetales, granos enteros y almidones. Estos carbohidratos saludables son importantes para apoyar la función de las mitocondrias, ya que la glucosa es el combustible preferido para la producción de energía a nivel celular. Adapte su consumo de carbohidratos para promover un microbioma saludable; la dosis para la mayoría de los adultos es de 200 a 350 gramos de carbohidratos específicos todos los días.
Por el contrario, una alimentación con muchos alimentos procesados, grasas no saludables, azúcar refinada y alcohol perjudica la microbiota intestinal, lo que aumenta el riesgo de CCR, el cual a menudo se desarrolla a partir de pólipos de colon adenomatosos. Además de no consumir carnes procesadas, es importante evitar los aceites de semillas, los cuales están llenos de ácido linoleico que daña el microbioma intestinal y promueve bacterias dañinas.
El AL es un veneno para sus mitocondrias, ya que altera la producción de energía celular y deteriora la salud del intestino. Además de los alimentos procesados, evite también los frutos secos y las semillas para reducir su consumo de AL. Le aconsejo no comer fuera de casa, ya que la mayoría de los restaurantes utilizan aceites de semillas para preparar sus platillos. También limite su consumo de pollo y cerdo, ya que contienen niveles elevados de AL.
Sustituya los alimentos procesados con alimentos enteros y naturales e incluya grasas saludables como mantequilla, sebo y ghee elaborados de animales alimentados con pastura. Es recomendable mantener su consumo total de AL por debajo de 5 gramos. Lo ideal sería consumir menos de 2 gramos.
Para rastrear su consumo de AL, registre sus comidas todos los días en un rastreador de nutrición en línea. Aunque se necesita más investigación para comprender por completo las interacciones complejas entre la microbiota intestinal y los pólipos de colon, la evidencia sugiere que prestar atención a la salud del intestino es una parte muy importante de una estrategia de prevención integral.
¿Debería hacerse una colonoscopia?
La colonoscopia se considera la mejor forma para la detección convencional del cáncer de colon. Durante este procedimiento, se inserta en el recto un tubo largo y flexible con una cámara, lo que permite que los médicos vean todo el colon. La ventaja de la colonoscopia es que los pólipos se retiran durante el procedimiento. No obstante, la colonoscopia es un procedimiento invasivo y tiene riesgos.
Las colonoscopias son útiles para las personas con un riesgo elevado, pero es importante evaluar los beneficios y los riesgos, que incluyen la posibilidad de muerte. Un análisis descubrió una tasa de mortalidad de 3 por cada 100 000 colonoscopias, junto con eventos adversos graves en 44 de cada 10 000, mientras que “la cifra necesaria para provocar daños fue de 225.”6 Otros riesgos son hemorragia después de extraer un pólipo precanceroso y perforaciones.
Además, existe riesgo de disbiosis y de otros trastornos del intestino causados por el proceso de purgar el tracto intestinal con laxantes fuertes antes del procedimiento. El grado de esterilización del equipo para realizar una colonoscopia también podría afectar el riesgo del procedimiento.
Si decide someterse a una colonoscopia, es importante que encuentre una clínica u hospital que utilice ácido peracético, que es similar al vinagre, para esterilizar el equipo en su totalidad, ya que puede disolver las proteínas que se encuentran en los endoscopios flexibles. Antes de programar una colonoscopia, investigue cómo esterilizan el equipo después de cada paciente.
También existen otras opciones de detección, incluyendo la prueba de sangre oculta en heces a base de guayacol (gFOBT, por sus siglas en inglés) y la prueba inmunoquímica fecal (FIT, por sus siglas en inglés), la cual busca sangre o anticuerpos en las heces. Otra alternativa es la prueba FIT-DNA, también conocida como prueba de ADN en heces, la cual combina la prueba FIT con una prueba para buscar ADN alterado en las heces.7
Otras opciones son la sigmoidoscopia flexible y la colonografía por tomografía computarizada (TC), también llamada colonoscopia virtual. La sigmoidoscopia flexible es muy parecida a la colonoscopia, pero utiliza un endoscopio más pequeño y corto, por lo que no se puede ver todo el colon. A pesar de que existen diferentes métodos de detección, muchos médicos no evalúan los riesgos y beneficios de cada uno con sus pacientes y solo recomiendan la colonoscopia.
Proteja la salud de su colon con un enfoque proactivo
Los pólipos de colon suelen ser silenciosos, pero no tienen por qué amenazar su salud en el futuro. Puede reducir el riesgo de forma significativa si comprende los síntomas, conoce los factores de riesgo y adopta hábitos de vida saludables. Las mejores defensas naturales son llevar una alimentación saludable sin alimentos procesados, ejercitarse con regularidad y mantener un peso saludable.
Además, la exposición a sustancias químicas sintéticas que alteran el sistema endocrino (EDC, por sus siglas en inglés), el estrógeno y los campos electromagnéticos (EMF, por sus siglas en inglés) perjudican aún más la capacidad de las células para generar energía con efectividad. Esta falta de energía dificulta mantener el entorno libre de oxígeno que se requiere para que prosperen estas bacterias beneficiosas, como la Akkermansia, lo cual empeora el problema.
La Akkermansia es esencial para un microbioma saludable, sin embargo, es importante eliminar todos los aceites de semillas de su alimentación durante al menos seis meses antes de comenzar a tomar suplementos de Akkermansia.
Este periodo de tiempo le permite al cuerpo recuperar la función de sus mitocondrias y crear un entorno más amigable en el colon para las bacterias beneficiosas. Estos pasos le ayudarán a maximizar los beneficios de suplementarse con Akkermansia y apoyará la salud intestinal general.
Cuando compre un suplemento de Akkermansia, elija uno que utilice cápsulas avanzadas y de liberación prolongada o tecnología de microencapsulación. Estos métodos mantienen las bacterias latentes y protegidas hasta que llegan al colon, lo cual suele tomarles entre dos y cuatro horas después de consumirla. Esto garantiza que una mayor cantidad de bacterias vivas sobrevivan el viaje a través del sistema digestivo. Además, los antibióticos destruyen las bacterias intestinales beneficiosas y aumentan en gran medida el riesgo de cáncer de colon.
Use antibióticos solo cuando sea la única opción, y después restaure su microbioma con opciones alimentarias específicas, como los alimentos fermentados. Además, evite las carnes de animales criados de manera convencional, las cuales suelen contener residuos de antibióticos, y elija proteínas de buena calidad que lo ayuden a reforzar su microbioma. El adoptar un enfoque proactivo hacia su salud reducirá en gran medida el riesgo de desarrollar pólipos y cáncer de colon, así como también garantizará un futuro más saludable.
🔍Fuentes y Referencias
- 1 Medicover Hospitals, Colorectal Polyps
- 2 Gastrointest Endosc Clin N Am. 2022 Feb 22;32(2):177-194, Summary
- 3 Am J Clin Nutr. 2020 Jun 1;111(6):1244-1251. doi: 10.1093/ajcn/nqaa030
- 4 Cancers (Basel). 2023 Aug 17;15(16):4154
- 5 Int J Mol Sci. 2020 Oct 5;21(19):7359. doi: 10.3390/ijms21197359
- 6 CMAJ Open. 2021 Oct-Dec; 9(4): E940-E947
- 7 U.S. CDC, Screening for Colorectal Cancer