📝Historia en Breve
- La posición incorrecta del brazo el momento de medir la presión arterial desemboca en una sobreestimación importante, lo que da lugar a diagnósticos erróneos de hipertensión en hasta 54 millones de adultos que viven en los Estados Unidos.
- El ensayo cruzado ARMS presenta que, la colocación del brazo sobre el regazo aumenta las lecturas en 3.9 mmHg, mientras que los brazos que cuelgan sin apoyo presentan mediciones 6.5 mmHg más altas que las medidas con el apoyo adecuado.
- Factores fisiológicos durante la medición, tales como los cambios en la presión hidrostática y la disminución del retorno venoso provocan lecturas elevadas cuando los brazos no están apoyados bien al nivel del corazón.
- El diagnóstico erróneo debido a una posición incorrecta del brazo afecta las decisiones de tratamiento, lo que lleva a tratamientos innecesarios que lo ponen en riesgo de sufrir otras complicaciones de salud.
- Con el fin de tener un diagnóstico preciso es importante garantizar una posición estandarizada del brazo durante la medición de la presión arterial y utilizar equipos
🩺Por el Dr. Mercola
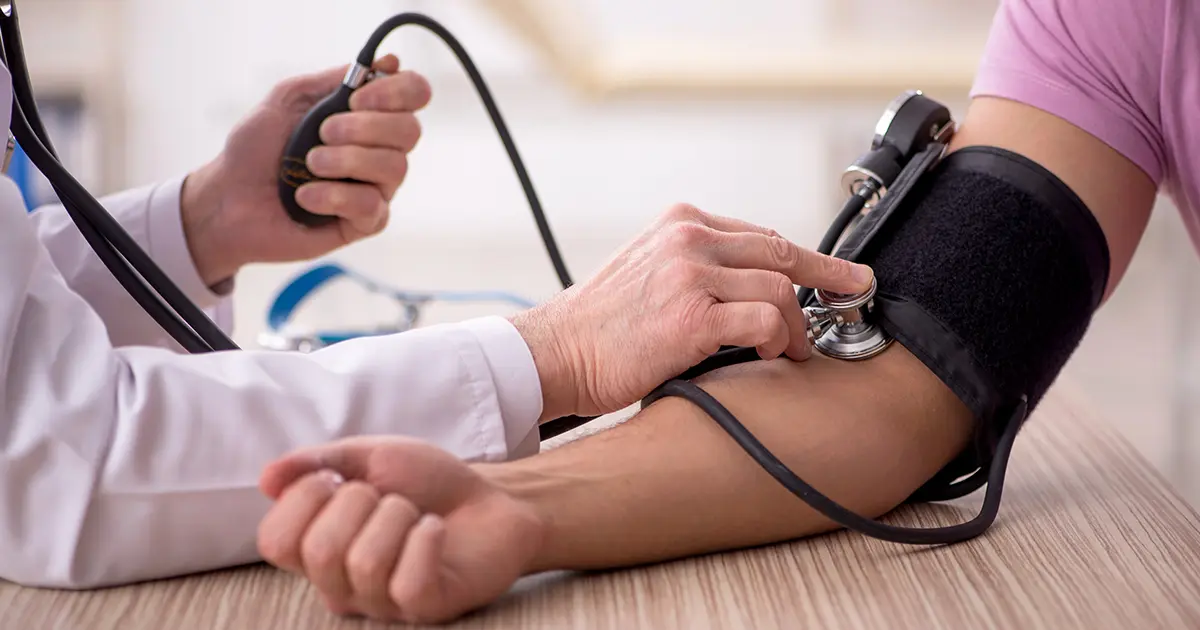
Medir de manera precisa la presión arterial es más importante de lo que se piensa. La hipertensión, a menudo llamada el asesino silencioso, es la principal causa de enfermedad cardiovascular y muerte evitable en el mundo. Cada año, millones de personas sufren ataques cardíacos y accidentes cerebrovasculares, derivados de una presión arterial alta no controlada.
Cuando visita al médico, la lectura de la presión arterial que recibe determina su plan de salud. Si su presión arterial se mide de forma incorrecta, tendrá efectos adversos. La sobreestimación puede generar medicación innecesaria y estrés, mientras que la subestimación puede significar pasar por alto un diagnóstico crítico que requiere atención inmediata.
En el estudio de octubre de 2024 intitulado: “Arm Position and Blood Pressure Readings: The ARMS Crossover Randomized Clinical Trial”, que se publicó en JAMA Internal Medicine,1 los investigadores exploraron cómo las diferentes posiciones del brazo durante la medición de la presión arterial afectan la precisión de las lecturas. Dicha medición inexacta podría hacer que hasta 54 millones de adultos mal diagnosticados que viven en los Estados Unidos tengan hipertensión.
Prácticas vigentes para medir la presión arterial
Las directrices clínicas enfatizan sobre la importancia de apoyar el brazo sobre un escritorio con el brazalete a la altura del corazón, para garantizar mediciones precisas al tomar la presión arterial.2 Esta posición estándar contribuye a que se mida de manera consistente y confiable. De igual manera, en el ámbito clínico cotidiano, se tiende a pasar por alto la posibilidad de lograr esta posición ideal del brazo.
A pesar de estas recomendaciones, es frecuente que se utilicen posiciones no estándar de brazos. Muchos profesionales de la salud miden la presión arterial con los brazos de los pacientes apoyados en sus regazos o que cuelgan sin apoyo y en sus costados.3 Las cuales provocan imprecisiones en las lecturas de la presión arterial.
Factores como el espacio de trabajo limitado, el tiempo y la capacitación inadecuada contribuyen al uso común de ubicaciones incorrectas de los brazos. En estudios previos se quería confirmar, a pesar de las limitaciones en estos, lo que ya se sospecha desde hace mucho tiempo, que la posición del brazo afecta las lecturas de la presión arterial.
Muchos incluyeron a muy pocos participantes, carecían de aleatorización o probaban posiciones que, por lo general, no se usan en entornos clínicos. Estas deficiencias metodológicas afectaron la validez de sus hallazgos, lo que hizo difícil sacar conclusiones definitivas sobre cómo el colocar del brazo influye en las lecturas de la presión arterial.
En un nuevo estudio se aporta otra perspectiva sobre cómo la posición del brazo influye en la presión arterial
Para atender estas brechas, los investigadores de la Johns Hopkins University reunieron a 133 adultos de Baltimore y probaron con cuidado tres posiciones diferentes del brazo mientras medían la presión arterial. A diferencia de estudios pasados, esta prueba utilizó un diseño cruzado aleatorio, lo que aseguró que cada participante experimentara todas las posiciones del brazo. Este método proporcionó datos más confiables sobre cómo en realidad la colocación del brazo afecta las lecturas de presión arterial.
El ensayo clínico cruzado ARMS reveló que las posiciones no estándar del brazo, tales como, apoyarlo sobre el regazo o dejarlo colgando a un lado, conducían de manera significativa a mediciones de presión arterial más elevadas. Este hallazgo fue importante porque sugirió que millones de personas podrían ser diagnosticadas de manera errónea con hipertensión, tan sólo debido a la forma en que se posicionaban los brazos durante los controles de presión arterial.
De acuerdo con los investigadores, tener el brazo sobre el regazo aumenta de manera considerable las lecturas de presión arterial. En concreto, la presión arterial sistólica (PAS) se sobreestimó en un promedio de 3.9 mmHg y la presión arterial diastólica (PAD) aumentó en 4.0 mmHg en comparación con la posición estándar del brazo sobre el escritorio.4 Estos aumentos son lo tan importantes como para influir en las decisiones médicas y dar lugar a tratamientos innecesarios.
Además, esta sobreestimación fue consistente en varios subgrupos, incluidos aquellos con un índice de masa corporal (IMC) más alto y aquellos que no habían accedido a atención médica en el último año.5 Esta coherencia resalta que la posición sobre el regazo es un problema generalizado, que no se limita a poblaciones específicas, y que la conveniencia de apoyar un brazo sobre el regazo en entornos clínicos con mucha actividad a menudo tiene prioridad sobre el cumplimiento de las directrices.
El ensayo también encontró que dejar el brazo colgando sin apoyo causaba una sobreestimación aún mayor de la presión arterial. En esta posición la PAS se elevó en un promedio de 6.5 mmHg y la PAD aumentó en 4.4 mmHg en comparación con la posición de referencia del escritorio.6 Un aumento de la PAS de 6.5 mmHg es significativo a nivel clínico y puede llevar de manera sencilla a los individuos a la categoría de hipertensos.
También la sobreestimación de la posición lateral fue más pronunciada entre los individuos cuyos niveles de PAS ya estaban elevados. Las personas con una PAS de 130 mmHg o más experimentaron un aumento aún mayor, y la sobreestimación de la PAS alcanzó aproximadamente 9 mmHg.7 Dicha amplificación en grupos de alto riesgo exacerba el riesgo de diagnóstico erróneo, ya que estos individuos ya son vulnerables a complicaciones cardiovasculares.
El estudio enfatiza que las posiciones de los brazos sin apoyo no solo son desviaciones menores, sino factores sustanciales que distorsionan las mediciones de la presión arterial. En general, el ensayo cruzado ARMS proporciona evidencia sólida de que las posiciones no estándar del brazo, como la posición sobre el regazo o de costado, conducen a una sobreestimación sustancial de la presión arterial.
Las razones fisiológicas que se esconden detrás de la sobreestimación de la presión arterial
Cuando no posiciona bien el brazo, la distancia entre el corazón y el manguito de presión arterial cambia. Si el brazo descansa sobre el regazo o cuelga a un costado, el brazalete podría estar por debajo del nivel del corazón. Esta diferencia de altura aumenta la presión hidrostática en la arteria braquial, lo que hace que la lectura de la presión arterial sea más alta de lo que es en verdad.8
Además, cuando no apoya el brazo, el cuerpo responde al ajustar el flujo sanguíneo para mantener la estabilidad. Las posiciones de los brazos sin apoyo disminuyen el retorno venoso, lo que significa que fluye menos sangre hacia el corazón. Para compensar, los vasos sanguíneos se contraen, lo que aumenta la resistencia vascular y eleva la presión arterial. Además, tener el brazo colgando libremente hace que los músculos se tensen, lo que aumenta por un momento aún más la presión arterial.9
Estas respuestas fisiológicas ayudan al cuerpo a mantener el equilibrio, aunque también provocan lecturas inexactas de la presión arterial. Al comprender dichas reacciones corporales estará más atento durante futuros controles de presión arterial, lo que garantizará resultados más precisos.
Consecuencias a fondo sobre el diagnóstico erróneo de la presión arterial
El diagnóstico erróneo de la hipertensión afecta en un amplio espectro a millones de personas. Lo cual lleva a la prescripción excesiva de medicamentos antihipertensivos que se relacionan con diversos efectos secundarios adversos, como tos seca persistente, hipotensión ortostática, desequilibrios electrolíticos, disfunción renal, aumento de peso, disfunción sexual y cambios de humor.10,11
Tales efectos secundarios perjudican su calidad de vida y llevan a la polifarmacia, donde se recetan múltiples medicamentos para tratar los síntomas causados por otros fármacos. La polifarmacia aumenta el riesgo de interacciones entre medicamentos, lo que empeora los efectos secundarios o crea nuevos problemas de salud.12 Por ejemplo, el combinar antihipertensivos con estatinas conduce a complicaciones graves, como mayor riesgo de diabetes tipo 2, dolor muscular y daño hepático.13
Además, el tratamiento innecesario aumenta la probabilidad de no seguir el tratamiento, ya que los pacientes se frustran con los efectos secundarios de medicamentos que no necesitan. Dicha falta de adherencia da como resultado un control errático de la presión arterial, lo que complica aún más el tratamiento médico.14
Más allá de la salud personal, también merecen atención las consecuencias ambientales de la prescripción excesiva de medicamentos antihipertensivos. La producción y eliminación del exceso de productos farmacéuticos contribuye a la contaminación ambiental, en específico en los sistemas de agua. Cada vez se detectan más medicamentos como betabloqueantes y estatinas en los ecosistemas acuáticos, donde suponen una amenaza para la vida silvestre y la calidad del agua.15
Mejores prácticas para una medición precisa para la presión arterial
Los autores del estudio recomiendan utilizar dispositivos de presión arterial automáticos para reducir el error humano y eliminar las inconsistencias inherentes a las mediciones manuales, y así, evitar mediciones incorrectas de la presión arterial. Los dispositivos tales como el ProBP 2000 que su usaron en el ensayo cruzado ARMS, proporcionan mediciones precisas y repetibles, lo que reduce la variabilidad que a menudo se observa en las mediciones manuales.
También es importante para lograr la coherencia de la estandarización de los protocolos de medición en todos los entornos de atención médica. Las pautas claras sobre la posición del brazo, la selección del tamaño del brazalete y la preparación del paciente ayudan a los proveedores de atención médica a obtener lecturas precisas y comparables. Esta estandarización favorece mejores decisiones de diagnóstico y tratamiento, lo que mejora en última instancia los resultados del paciente.
Otra recomendación clave para garantizar que todos los proveedores de atención médica adopten a las técnicas de medición estandarizadas, es capacitarlos sobre la posición adecuada del brazo. Educar a los pacientes es igual de importante, para asegurarse de que mantengan la posición correcta del brazo para obtener lecturas precisas de la presión arterial, tanto en entornos clínicos como durante las mediciones en el hogar.
Por último, el estudio destaca la importancia de equipar los entornos clínicos con las herramientas adecuadas, como apoyabrazos ajustables, mesas resistentes y manguitos de presión arterial del tamaño idóneo, para mantener una posición correcta de los brazos.16
Estrategias para una presión arterial saludable: desde medir de manera precisa hasta el manejo activo:
Si bien el estudio destaca lo importante que es la medición precisa de la presión arterial para un diagnóstico y tratamiento adecuados, considere que incluso con técnicas de medición perfectas, muchas personas aún luchan con una hipertensión genuina que requiere control. Se requiere de un enfoque integral para mantener un nivel de presión arterial saludable. Aquí hay algunas estrategias que recomiendo adoptar:
|
Evitar los aceites de semillas y los alimentos
procesados: estos
productos son la fuente principal de ácido
linoleico, un tipo de grasa poliinsaturada omega-6 (PUFA). Consumir
demasiado AL se relaciona con casi todas las enfermedades crónicas como la
hipertensión, obesidad, resistencia a la insulina y la diabetes. El AL se
incrusta en las membranas celulares y causa estrés oxidativo, lo peor de todo
es que puede tardar hasta siete años en eliminarse por completo. Por su
parte, los metabolitos del ácido linoleico oxidativo (OXLAM) dañan mucho sus
células, sobre todo las células endoteliales, Lo que causa disfunción
vascular, que es un factor clave en los casos de infarto y paro cardíaco. Para proteger
su salud cardiovascular, recomiendo reducir el consumo de AL al eliminar los
aceites de semillas de sus comidas. Evite los alimentos procesados, que
suelen contener una gran cantidad de aceites de semillas, así como, las
comidas de restaurantes, ya que la mayoría se preparan con estos aceites poco
saludables. |
|
Pasar más tiempo al sol: la exposición ayuda a la producción de óxido
nítrico (ON), que dilata los vasos sanguíneos y reduce la presión arterial.
El ON también protege el endotelio y aumenta la melatonina mitocondrial para
mejorar la producción de energía celular. No obstante, es importante
exponerse muy bien al sol, en especial si su alimentación es rica en aceites
de semillas. Estos aceites
llegan a la piel y se oxidan cuando se expone a la luz del sol, lo que podría
causar inflamación, dañar el ADN y hacerlo más propenso a las quemaduras
solares. Si sigue una alimentación rica en AL, le recomiendo evitar la
exposición intensa al sol hasta que haya reducido su consumo de aceite de
semilla durante cuatro a seis meses. A medida que reduce su consumo de AL,
aumente poco a poco el tiempo que pasa al aire libre. En ocasiones, podrá
disfrutar de una hora o más durante las horas pico de luz solar. |
|
Reducir los niveles de insulina y azúcar en sangre: las estrategias simples para lograr esto
incluyen evitar los alimentos ultraprocesados y los endulzante artificiales,
restringir la ingesta de AL y hacer ejercicio seguido. |
|
Controlar el estrés crónico: este aumenta los niveles de azúcar y la
presión arterial, ocasiona la coagulación de la sangre y deteriora los
sistemas de reparación. Mientras que el cortisol, una hormona esencial del
estrés, reduce la producción de células endoteliales. |
|
Optimizar su salud intestinal: una mala salud intestinal causa
inflamación sistémica, que incrementa el riesgo de enfermedades cardíacas.
Algunas bacterias del intestino, en específico la Oscillibacter, también
podrían reducir los niveles de colesterol y el riesgo de enfermedades cardíacas. 17 Estas bacterias descomponen
el colesterol en moléculas más pequeñas que no aumentan el riesgo de
enfermedades cardíacas. Para fortalecer
las defensas intestinales y reforzar todos los aspectos de la salud, es
importante mantener un microbioma intestinal saludable y variado en el que
predominen las bacterias intolerantes al oxígeno, como la Akkermansia. La
importancia de la salud intestinal para prevenir enfermedades cardíacas no
solo consiste en controlar los niveles de colesterol. Las bacterias
intolerantes al oxígeno producen grasas de cadena corta que refuerzan la
salud intestinal. No obstante,
varios factores del estilo de vida moderno como consumir aceites de semillas
y exponerse a toxinas como sustancias
químicas disruptoras endocrinas en los plásticos, pueden alterar este
delicado equilibrio y estimular la producción de endotoxinas e inflamación
sistémica. Para optimizar su microbioma intestinal y combatir la inflamación,
consuma alimentos fermentados, como yogurt de animales alimentados con
pastura, chucrut, kimchi o kéfir, y considere tomar un probiótico de alta
calidad. |
|
Optimizar sus niveles de coenzima Q10: esta coenzima es un poderoso
antioxidante que se requiere para producir energía celular, lo que la hace
muy beneficiosa para los músculos del corazón, que tienen alrededor de 5000
mitocondrias por célula.18 En un estudio
publicado en la revista Antioxidants (Basilea)19 el cual dice que
la CoQ10 ayuda a reducir el estrés oxidativo, disminuye el riesgo de muerte
por causas cardiovasculares y mejora los resultados en pacientes sometidos a
cirugía de bypass de la arteria coronaria. También ayuda a
prevenir la acumulación de la lipoproteína de baja densidad oxidada (oxLDL)
en las arterias, disminuir la rigidez vascular y presión arterial, mejorar la
función endotelial, ya que reduce las especies reactivas de oxígeno (ROS) y
aumenta los niveles de ON. En otro estudio
de cohorte chino reciente y de gran tamaño, el cual se publicó en la revista
Nutrients, se descubrió que una ingesta moderada de CoQ10 ayudo a proteger
contra la hipertensión de nueva aparición 20 |
|
Aumente sus niveles de magnesio: este mineral es fundamental en el
transporte de calcio y potasio a través de las membranas celulares, lo cual
es importante para “la conducción del impulso nervioso, la contracción
muscular, el tono vasomotor y el ritmo cardíaco normal”.21
Consulte mi artículo: “El
supernutriente que su corazón, huesos y cerebro necesitan" para obtener más información. |
🔎Fuentes y referencias:
- 1, 2, 3, 4, 5, 6, 7, 8, 9, 16 JAMA Intern Med 2024 Oct 7:e245213
- 10 MedlinePlus, High Blood Pressure Medications
- 11 Int. J. Chem. and Lifesci., 2021, 10 (5), 2131-2144
- 12 Statpearls [Internet]. Polypharmacy
- 13 Mayo Clinic, Statins Side Effects
- 14 HRB Open Res. 2021 Mar 17;2:29
- 15 Water 2023, 15(20), 3536
- 17 NIH, April 16, 2024
- 18 PeerJ. 2018; 6: e4790
- 19 Antioxidants (Basel). 2021 May; 10(5): 755
- 20 Nutrients 2024, 16(15), 2478
- 21 Asian Journal of Complementary and Alternative Medicine, 2023, Volume 11, Issue 02